Professional Documents
Culture Documents
Neurologija Pitanja I Odgovori Test
Uploaded by
maja377100%(4)100% found this document useful (4 votes)
35K views30 pagesOriginal Title
Neurologija Pitanja i Odgovori Test
Copyright
© Attribution Non-Commercial (BY-NC)
Available Formats
DOC, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Attribution Non-Commercial (BY-NC)
Available Formats
Download as DOC, PDF, TXT or read online from Scribd
100%(4)100% found this document useful (4 votes)
35K views30 pagesNeurologija Pitanja I Odgovori Test
Uploaded by
maja377Copyright:
Attribution Non-Commercial (BY-NC)
Available Formats
Download as DOC, PDF, TXT or read online from Scribd
You are on page 1of 30
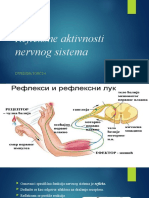
1. Šta je encefalizacija?
U toku evolucije mlađe i složenije strukture CNS-a preuzimale su nove i složenije
funkcije, tako da su vremenom najsloženije funkcije postale koncentrisane u
mozgu (encefalizacija), odnosno u kori velikog mozga (kortikalizacija); niži centri
su pod kontrolom viših.
2. Koje su osnovne grupe patoloških procesa u mozgu?
Na osnovu početka i toka bolesti i prema rasporedu oštećenja, patološki procesi
mogu da se podele u 5 osnovnih grupa : 1. vaskularna, 2. neoplastična, 3. tonička,
4. infektivna, 5. degenerativno-metabolička
Do podataka o početku i toku bolesti dolazi se uzimanjem anamneze, a raspored
oštećenja može da se pretpostavi na osnovu kliničkog pregleda.
3. Koji je značaj nalaza staze papile očnog živca?
Staza papile očnog živca (papilla stagnans) je najznačajniji nalaz. U velikom
broju slučajeva ovaj nalaz prati povišen intrakranijalni pritisak, najčešće kod
tumora mozga ili ovojnica. Meri se u dioptrijama (3 DPTR=1mm).
4. Kakvu važnost ima evolucija promena u EEG-u?
Evolucija EEG promena može da ukaže na prirodu bolesti (regresiju žarišnog
nalaza kod infarkta mozga i progresiju kod tumora). Praćenje EEG promena je
značajno i zbog evaluacije terapije, naročito kod epilepsije.
5. Kada se primenjuju metodi aktivacije u EEG-u?
U koliko se patološka aktivnost ne otkrije u standardnim uslovima, primenjuju se
metodi aktivacije (fotostimulacija, fonostimulacija, hiperventilacija, medikamenti,
deprivacija spavanja i san).
6. Koje su osnovne indikacije za EEG?
EEG je jedna od najznačajnijih i najtraženijih Dg metoda. Metod je bezbedan,
konforan, ekonomičan i pristupačan. Osnovne indikacije za EEG su: epilepsija,
ekspanzivni intrakranijalni procesi, poremećaji spavanja; Ostale indikacije:
encefalitis, vaskularne bolesti mozga, trovanja, povrede glave i mozga,
degenerativne bolesti mozga.
7. Kako nastaje liquor cerebrospinalis?
Likvor nastaje sekrecijom iz horioidnih pleksusa moždanih komora, najviše u
bočnim (95%) i manje kroz ependim i pijaline sudove. Normalna količina kod
odrasle osobe je 100-150ccm. U toku 24 h obnavlja se 3-4 puta. Likvor se kreće iz
bočnih komora u III i IV komoru i subarahnoidalni prostor. Drenira se preko villi
arachnoidales u sinus sagitalis superior.
8. Na šta (na čega) ukazuje nalaz makroskopski homogeno krvavog likvora?
Homogeno krvav likvor govori za SAH., zbog velikog broja ćelija postaje
zamućen (meningitis, neuroleukoze).
9. Koliko iznosi normalan pritisak likvora u ležećem i sedećem položaju?
Normalan pritisak likvora je 70-100 mm vode u ležećem, odnosno 300-400 mm
vode u sedećem položaju.
10. Kako se utvrđuje prolaznost kičmenog stuba?
Proba prolaznosti kičmenog kanala zove se Queckenstedt-ov test. Test je
normalan ako se pritisak likvora poveća prilikom kompresije jugularnih vena za
100-300 mm vodenog stuba. Kod delimičnog bloka dolazi do male ili usporene
promene vrednosti pritiska. Pritisak na trbuh, kašalj ili napinjanje dovode do
povećanja pritiska i u slučaju spinalnog bloka što služi za proveru ispravnosti
sistema za merenje pritiska.
11. Odakle potiču belančevine likvora?
Belančevine su poreklom iz seruma i u spinalnom likvoru ih ima 0,15-0,45g/l.
12. Da li se belančevine stvaraju u mozgu?
Ne
13. Koja je normanlna vrednost ukupnih belančevina i IgG u likvoru?
Belančevine: 0,15-0,45 g/l, IgG: 0,04 g/l
14. Koja je vrednost normalne glikorahije?
Glikorahija se određuje istovremeno u likvoru i u krvi. Normalna količina glikoze
u likvoru iznosi 1/2-2/3 glikemije. Smanjenje glikorahije govori za povećanje
broja ćelija u likvoru (meningitis, karcinomatozna ovojnica).
15. Koliko ćelija ima u 1 mm3 likvora?
U 1 mm3 likvora ima do 5 ćelija. Normalno se u likvoru nalaze limfociti,
monociti koji su poreklom iz krvi i leptomeninga.
16. Koja serološka reakcija je najpouzdanija za Dg neuroluesa?
Nelsonov test je pozitivan u 98% slučajeva sifilisa NS-a.
17. Koje su indikacije za dijagnostičku lumbalnu punkciju?
Dg indikacije su najčešće. Služe za uzimanje uzorka likvora potrebnog za
određivanje njegovog izgleda i sastava. U ovo grupu indikacija spadaju i merenje
pritiska likvora i određivanje prolazbosti subarahnoidalnog prostora
(Queckenstendt-ov test).
18. Koje su kontraindikacije za lumbalnu punkciju?
Zapaljenja tkiva i infekcije kože u nivou punkcije, maligna hipertenzija, Tu zadnje
lobanjske jame ili hemisfera sa edemom i pomeranjem moždanih masa, apscesi
mozga i zastojna papila.
19. Kakva je bioelektrična aktivnost mišića (zdravi/bolesni) u mirovanju?
U zdravim mišićima potencijali se stvaraju samo pri aktivnosti, dok prilikom
mirovanja potencijala nema, postoji električna tišina. U patološkim uslovima u
mišićima mogu da se registruju izmenjeni akcioni potencijali pri voljnoj
kontrakciji i spontani potencijali pri mirovanju- fibrilacije i fascikulacije.
20. Kakva je brzina sprovođenja kod polineuritisa?
Kod polineritisa je usporena brzina sprovođenja kroz nervno stablo.
21. Kakav značaj imaju evocirani potencijali?
Evocirani potencijali omogućavaju utvrđivanje oštećenja nervnih puteva pre
pojave kliničkih znakova. Vizuelno evocirani potencijali (VEP), somato-senzorno
evocirani potencijali (SEP), akustično evocirani potencijali (AEP),
elektrospinografija.
22. Kakva su glavna ograničenja ekstrakranijalnog Doppler-a?
Nemogućnost sagledavanja početnog segmenta leve zajedničke karotide, distalnih
segmenata unutrašnjih karotidnih arterija i otežana procena kalcifikovanih
promena u arterijama zbog fenomena akustične senke (kalcijum ne propušta UZ).
23. Kakav značaj ima TCG monitoring?
Transkranijalno doppler ispitivanje omogućava ispitivanje srednjih moždanih
arterija koje su u sastavu Willis-ovog prstena. Veliki značaj ima TCG monitoring
(dijagnostički i proceduralni) kojim se otkrivaju mikroembolijski signali u
arterijama mozga i promene koje dokazuju kompresiju ekstrakranijalnih
vertebralnih arterija od strane promena na kičmenom stubu.
24. Za koje bolesti ima značaj UZ pregled mozga?
UZ Dg parenhima mozga za sada ima najveći značaj u Dg i diferencijalnoj Dg
ekstrapiramidnih bolesti.
25. Da li se koštani detalji bolje prikazuju na CT ili MR pregledom?
Koštani detalji se bolje vide sa CT-om.
26. Koji pregled je vodeći u vizualizaciji demijalinizacijonih promena?
MR omogućava prikaz demijalinizacionih promena što ga čini glavnom imiging
tehnikom kod multiple skleroze.
27. Koja ograničenja postoje za MR pregled?
Osobe sa metalnim implantima i klastrofobija.
28. Koji su nedostaci intravenske digitalne angiografije?
Slaba prostorna rezolucija i lošiji prikaz intrakranijalnih sudova, naročito
vertebro-bazilarnog sistema.
29. Kako se daje kontrast kod intravenske angiografije?
Kontrast se plasira intravenskim uvođenjem katetera kroz femoralnu arteriju i
njegovim ubrizgavanjem u ušće odgovarajuće arterije.
30. Koje su najozbiljnije komplikacije arteriografije?
Reakcija preosetljivosti na kontrast, bubrežna insuficijencija i neurološke
komplikacije (1-4% ispitanika).
31. U kom nivou se završava kičmena moždina?
KM se pruža od gornje granice atlasa do donje ivice L1 (42-45 cm).
32. Koje su ovojnice KM?
Dura mater, arachnoidea i pia mater.
33. Koja je posledica razlike u rastu KM i kičmenog stuba?
Zbog razlike u rastu KM i kičmenog stuba dolazi do nepoklapanja segmenata KM
sa istoimenim pršljenovima.
34. Zbog čega su povrede vratnih segmenata smrtonosne?
Zbog blizine produžene moždine.
35. Nabrojati delove mozga?
1. Truncus cerebri: medula oblongata, pons, mesencephalon
2. Cerebellum
3. Diencephalon
4. Cerebrum
36. Koje strukture čine moždano stablo?
Medula oblongata, pons, mesencephalon
37. Nabrojati delove malog mozga (prema evoluciji)?
Archicerebellum, Paleocerebellum, Neocerebellum
38. Koju ulogu ima neocerebellum?
Koordinacija pokreta.
39. Funkcije malog mozga se odvijaju po principu?
Po principu povratne sprege zahvaljujući vezama sa retikularnim jedrima, nucleus
ruber-om, talamusom, korom velikog mozga i periferijom.
40. U kojim strukturama se nalazi retikularna formacija?
Retikularna formacija moždanog stabla predstavlja splet neurona u produženoj
moždini, pons-u, mesencephalon-u i delu diencephalon-u. RF predstavlja
funkcionalnu celinu sa jedrim smeštenim u moždanom stablu (n. ruber, substantia
nigra, n. subthalamicus...)
41. Kakvu ulogu ima ascendentni aktivišući retikularni sistem?
Ima ulogu u regulisanju budnosti i sna putem aktivacije moždane kore
posredstvom nespecifičnog talamo- mkortikalnog projekcionog sistema.
42. Tonizaciju retikularne formacije omogućavaju?
Bogate anastomatske veze senzitivnih i senzornih puteva omogućava tonizaciju
RF i kore velikog mozga. Smatra se da tonizaciji doprinose i neocortex i limbički
mozak što objašnjava uticaj psihičke aktivnosti i emocija na budnost.
43. Koje strukture grade diencephalon?
Thalamus, hypothalamus, epithalamus (pineal gland).
44. Koji je značaj nespecifičnog talamo- kortikalnog sistema?
Predstavlja vezu između retikularne formacije talamusa i kore velikog mozga.
45. Koja je najvažnija funkcija hypotalamusa?
Kontrola autonomnog NS, veza između nervnog i endokrinog sistema, regulisanje
metabolizma (apetit, žeđ, temperatura), regulacija emocija, ponašanja i
cirkadijalnog ritma i svesti.
46. Gde se sintetiše i šta pokreće sintezu melatonina?
Epithalamus predstavlja mesto sinteze melatonina, sintezu pokreće odsustvo
svetlosti. Značajan je u patologiji sna i ima snažna antioksidativna svojstva.
47. U koje sindrome spada parkinsonizam?
Hipertonično-hipokinetski ekstrapiramidni sindrom
48. Kada prestaje tremor kod parkinsonizma?
Prestaje u snu, a smanjuje se pri ciljanim pokretima, izraženiji pri uzbuđenju.
49. Zbog čega se limbički sistem naziva visceralnim mozgom?
Povezanost LS sa unutrašnjim organima koji imaju vegetativnu inervaciju
(visceralni mozak) predstavlja osnovu za osnovni emocionalni ton (cenotimija) na
bazi obrade informacija koje stižu iz tih organa.
50. Kakav značaj ima hippocampus?
Ima značaj u pamćenju, njegova oštećenja dovode do amnezije fiksacije (sindrom
Korasakow-a).
51. Šta omogućava funkcionalna veza limbičkog sistema i neocortex-a?
Odnos neocortex-a i LS podrazumeva odnos svesti i emocionalno-nagonskog
života. Kora omogućava svesni doživljaj emocija, ali ih istovremeno kontroliše i
prilagođava adaptacionim zahtevima, s druge strane emocije deluju stimulativno
na koru što u ekscesnim situacijama može da dovede do poremećaja funkcije
kore.
52. Belu masu hemisfera čine?
Mijelinizovana nervna vlakna zbog čega je makroskopski bele boje (asocijativna,
komisuralna, projekciona).
53. Koliko režnjeva imaju hemisfere velikog mozga?
5: Čeoni, temeni, slepoočni, potiljačni, insula.
54. Koji tipovi funkcionalnih zona kore velikog mozga postoje?
3 tipa: Motorne zone (kontrola voljnih pokreta), senzorne zone, asocijativne zone
(integrativna funkcija).
55. Koji motorni neuron je oštećen kod globalne slabosti ekstremiteta?
Centralni motorni neuron.
56. Za koje oštećenje govori slabost ditalnih mišića ekstremiteta?
Uzrok: difuzno oštećenje perifernih živaca (polyneuropathia).
57. Kakvi su mišićni refleksi kod poremećaja neuro-mišićne spojnice?
U granicama normalnog, često življi, ugašenost MR govori za miastenični Eaton-
Lambetov sindrom kod malignih tumora.
58. Kada granice zone oštećenja senzibiliteta ne odgovaraju anatomskim?
Zbog prekrivanja inervacije od strane susednih nerava, zona oštećenja striktno ne
odgovara anatomskoj smeni.
59. Šta (za čega) govori oštećenje senzibiliteta tipa rukavica i čarapa?
Kod polyneuropatie najveći ispadi senzibiliteta su u distalnim zonama u vidu
čarapa i rukavica (periferni tip).
60. Zbog čega nastaju paroksizmi parestezija?
Zbog pražnjenja u kortikalnoj zoni reprezentacije (žarišni epi fenomen).
61. Kako aktivni pokreti utiču na extrapiramidne hiperkinetske poremećaje?
62. U kojim segmentima tela mogu nastati horeični pokrete?
Horeični pokreti mogu da zahvate svaki segment tela, najčešće na licu, jeziku i
ekstremitetima.
63. Koje segmente tela zahvata hemibalizam?
Zahvata polovinu tela.
64. Da li je distonija generalizovani ili segmentni poremećaj?
Jeste.
65. Koji lekovi mogu dovesti do pojave neuroleptičnog sindroma?
Nastaje posle dugotrajne primene neuroleptika (tardivna diskinezija), a nastaje i
posle jednokratne upotrebe antiemetika koji spadaju u grupu neuroleptika (reglan,
torecan, stametil).
66. U koju vrstu poremećaja spada štucanje?
U benigni (esencijalni) mioklonus.
67. Za koju bolest je karakterističan tremor u miru?
Za Parkinsonizam.
68. Kada se javlja statički tremor?
U neurozi, tireotoksikozi i alkoholizmu.
69. Koja vrsta tremora se javlja prilikom voljnih pokreta?
Kinetički tremor.
70. U kom životnom dobu se najčešće ispoljava esencijalni tremor?
Primećuje se već u 1. deceniji, ali se najčešće viđa u pubertetu ili kasnije.
71. Da li je senilni tremor sastavni deo parkinsonizma?
Ne, predstavlja izolovanu neurološku manifestaciju.
72. Za koje bolesti je karakterističan flapping tremor?
Kod encefalopatija izazvanim bolestima jetre, bubrega i pluća.
73. Kod koje bolesti se javljaju karpo-pedalni spazmi?
Kod tetanije (hipokalcemije).
74. Za koji poremećaj govori petlov hod?
Kod polineuropatije, progresivne mišićne atrofije, progresivne neuralne atrofije,
amiotrofične lateralne skleroze.
75. Kod kojih bolesnika se javlja hod sa cirkumdukcijom?
Nastaje zbog lezija piramidnog puta i posledičnog paretičko-plegičnog motornog
oštećenja, ukoliko je oštećenje jednostrano, bolesnik hoda sa cirkumdukcijom
(hemiparetični, hemiplegični), usled nemogućnosti pokreta u zglobovima kolena i
stopala.
76. Zbog čega se kod ataksije javlja hod na širokoj osnovi?
Da bi se povećala površina oslonca oboleli širi noge (hod na širokoj osnovi).
77. Koji sistemi su oštećeni kod spastičko-ataksičnog hoda?
Postoji istovremeno oštećenje piramidnih i senzitivnih puteva, najčešće prati
multiplu sklerozu.
78. Šta znači astasia- abasia?
Histerične osobe nekada nisu u stanju ni da stoje, ni da hodaju, a pritom ne
postoje znaci motorne slabosti (astasia-abasia).
79. Kakava je adaptabilnost receptora za bol?
Rp za bol se veoma malo ili uopšte ne adaptiraju.
80. Šta je projektovani bol?
Doživljaj bola u delu tela koji je udaljen od organa koji bol izaziva.
81. Šta je causalgia?
Osećaj neprijatnog bola u vidu paljenja duž N. Medianus-a i N. T...
82. Kakva je restitucija oštećenog senzibiliteta kod talamusnog sindroma?
Delimična restitucija kontralateralnog senzibiliteta nekoliko nedelja posle
nastanka za stimuluse većeg intenziteta. Lokalizaciona sposobnost je smanjena ili
ne postoji.
83. Da li je parenhim mozga osetljiv na bol?
Ne.
84. Koja je osnovna razlika između afazije i anastrije?
Ako se radi o čistoj motornoj afaziji bolesnik razume govor drugih, za razliku od
anastrije.
85. Zbog čega bolesnik sa senzornom afazijom menja svoj govor?
Zbog nemogućnosti razumevanja i sopstveni govor se menja...
86. Šta je amnestička (...) afazija?
Predstavlja nemogućnost shvatanja napisanih reči, prisećanja naziva i pravilnog
imenovanja predmeta.
87. Šta je apraksija?
Označava nemogućnost izvođenja složene radnje na zahtev iako su očuvani
motorika i senzibilitet.
88. Gde počinje proces opažanja?
89. Koji poremećaj nastaje kod oštećenja ? akustične zone?
Kortikalna gluvoća?
90. Šta je optička aglozija?
Neprepoznavanje poznatog predmeta koji se vidi.
91. Kod kojih bolesti se javlja parosmija?
(Izopačenost čula mirisa) se javlja kod posle povrede glave, kod procesa koji
zahvataju strukture limbičkog sistema i kod temporalne epilepsije.
92. Da li hyperosmija može da bude fiziološka pojava?
(Pojačana osetljivost čula mirisa), DA u trudnoći, u toku menstruacije, kod
migrene, histerije i nekih psihoza.
93. Koji su uzroci obostranog retrobulbarnog neuritisa?
Karakterističan za toksičnu ili zapaljensku etiologiju, (ishemija, zapaljenje sinusa,
trovanje B1 avitaminoza, demijelinizacija).
94. Kakav je nalaz na očnom dnu kod obostranog retrobulbarnog neuritisa?
Normalan („ni bolesnik ni lekar ne vide ništa“).
95. Šta su skotomi?
Nenormalne slepe mrlje u vidnom polju. Pozitivne skotome zapaža oboleli,
negativne skotome pacijent ne registruje, oni se otkrivaju pregledom.
96. Koliko mišića pokreće očnu jabučicu?
6 mišića, 4 prava i 2 kosa.
97. Koji pokreti bulbusa nisu mogući kod supranuklearnih oštećenja?
Gubitak voljnih pokreta.
98. Zbog čega nastaje strabizam?
(Skretanje oka) nastaje kod oštećenja bulbomotora, neuromišićnih spojnica ili
samih mišića zbog prevage funkcije agonista koji povlače bulbus u pravcu svog
dejstva.
99. Kakav strabizam nastaje kod oštećenja m. Bulbi rectus lateralis-a?
Divergentni?
100.Kod kojeg oštećenja „bolesnik gleda u hemiplegiju“?
U slučaju lezije centra u pons-u čija funkcija je skretanje pogleda u istu stranu.
101.Zašto nastaju dvoslike?
Nastaju zbog oštećenja bulbomotora usled čega vidne draži ne padaju na
korespodentne tačke mrežnjače.
102.Gde se javljaju monokularne diplopije i poliopije?
Monokularne diplopije (pri gledanju jednim okom) i poliopije (viđenje većeg
broja likova), oštećenje prelomnih medija oka, ablacija mrežnjače, histerija,
neurološka oštećenja (vidni put, mali mozak, vestibularni aparat).
103.Kakvi su likovi kod dvoslika zbog divergentnog strabizma?
Ukrštene slike.
104.Koji su uzroci ptoze kod dijabetičara?
Spuštenost gornjeg očnog kapka je posledica oštećenja m levator palpebrae
superior-a, uz ptozu je očuvana reakcija zenica na svetlost.
105.Kod kojih je bolesti ptoza obostrana?
Kod myastenie gravis i kod mišićnih distrofija.
106.Koji je najčešći uzrok jednostrane ptoze?
Hornerov sindrom?
107.Koje oštećenje najčešće izaziva Horner-ov sindrom?
Oštećenje vratnog simpatikusa koji inerviše glatki mišić gornjeg kapka.
108.Kakav je lokalizacioni značaj oštećenja n. adbucensa?
Zbog dužine i vulnerabilnosti n. VI njegova oštećenja nisu od većeg
lokalizacijskog značaja.
109.Koja je normalna širina zenica?
Širina iznosi od 2,5-5,5 mm, prosečno 4 mm.
110.Šta je hippus?
Hippus je ritmično širenje i sužavanje zenica nevidljivo golim okom (ako je
vidljiv-patologija).
111.Koja vlakna prva stradaju kod lezija n. oculomotorius-a?
Parasimpatička vlakna koja su raspoređena periferno.
112.Kakav značaj ima Hutchinson-ova zenica?
Javlja se kod pritiska na n. III od strane hematoma ili tumora koji dovode do
uklještenja gyrusa hippocampi u incisuru tentorii gde živac prolazi. Najpre
stradaju parasimpatička vlakna koja su raspoređena periferno i dolazi do
prevage simpatikusa. Kod povreda glave ovaj znak je od velikog Dg značaja jer
ukazuje na razvoj hematoma.
113.Kakava je reakcija na svetlost kod Argyll-Robertson-ove zenice?
Odsutna je reakcija zenica na svetlost.
114.Zašto nastaje poremećaj reakcije zenice na svetlost kod dijabeta?
Zbog neuropatije vegetativnih vlakana (promene slične kao kod Argyll-
Robertson-ove zenice), zenice su uže sa tromom i neizdašnom reakcijom na
svetlost.
115.Šta je tonična zenica?
Javlja se kod Holmes-Adi-jevog sindroma. Jednostrana midrijaza bez
akomodacije na svetlost. Reakcija na akomodaciju je moguća i tada se
zahvaćena zenica više sužava, a posle prestanka fiksacije širi se veoma sporo
(tonička zenica).
116.Pripadnici kojeg pola češće obolevaju od trigemalne neuralgije?
Žene.
117.Koja grana je najčešće zahvaćena kod trigemalne neuralgije?
Najčešće II grana, ređe III, najređe I.
118.Šta se kontroliše kod dugotrajnog uzimanja Tegretol-a?
Krvna slika.
119.Koja vlakna stradaju najviše kod oštećenja n. facialis-a?
Periferna vlakna?
120.Šta je Bell-ov fenomen?
Oko je otvoreno , a pri pokušaju zatvaranja jabučica skreće put spolja i prema
gore.
121.Zašto dolazi do prelivanja suza kod Bell-ove paralize?
Posledica je oštećenja funkcije m. Orbicularis oculi, a ne pojačanog lučenja.
122.Kako se manifestuje oštećenje nervih vlakana za m. Stapedius?
Hiperakuzija je posledica oštećenja m. Stapedius.
123.Šta znači i kako se prevenira „Keratitis e lagophtalmo“?
Zatvaranje oka i pokrivanje gazom preko noći. (?)
124.Brz i potpun oporavak posle Bell-ove paralize je tipičan za...?
Multiplu sklerozu.
125.Šta je hemifacijalni spazam?
Oboljenje n. VII koje se klinički manifestuje toničnim i kloničnim
kontrakcijama mišića koje živac inerviše.
126.Koji je najčešći uzrok hemifacijalnog spazma?
Vaskularna kompresija (neuro-vaskularni konflikt) živaca u ponto-cerebelarnom
uglu od strane vertebralnih, prednje ili zadnje arterije.
127.Koji mišić je najpre zahvaćen kod hemifacijalnog spazma?
90% m. Orbicularis oculi
128.Koje lečenje nema efekta kod hemifacijalnog spazma?
Medikamentozno lečenje.
129.Šta je vertigo?
Predstavlja doživljaj okretanja okoline (objektivni vertigo) ili okretanja,
lebdenja ili tonjenja sopstvenog tela (subjektivni vertigo). Nastaje zbog
oštećenja u bilo kom nivou vestibularnog sistema od labirinta do moždane kore.
130.Zašto nastaju vegetativne pojave kod vertiga?
Nastaju zbog prenošenja impulsa sa vestibularnih jedara na susedne vegetativne
centre.
131.Šta je nistagmus?
Nevoljni i u većini slučajeva ritmični trzajevi očnih jabučica.
132.Šta je disocirani nistagmus?
Kretanje bulbusa na suprotne strane.
133.Kod koje bolesti se javlja pihtijasti nistagmus?
Kod multiple skleroze.
134.Šta je optokinetski nistagmus?
ON je fiziološki i nastaje pri fiksaciji objekta koji se brzo kreću ili ako se
posmatrač brzo kreće a objekat miruje.
135.Šta potvrđuje da je nistagmus vestibularnog porekla?
Praćen je vrtoglavicom.
136.Koji je nedostatak Barany-jeve probe?
Nedostatak je što se nadražuju istovremeno oba labirinta.
137.Koji je uzrok Meniere-ove bolesti?
Nastaje zbog hidropsa labirinta (proširenje endolimfnog sistema unutrašnjeg
uha).
138.Kada se javlja nistagmus kod Menier-ove bolesti?
Napadi vrtoglavice su praćeni nistagmusom.
139.Kada se javlja neuronitis vestibularis?
Najčešće posle respiratorne infekcije (veruje se da je etiologija virusna).
140.Šta provocira pojavu vertiga kod neuronitisa vestibularisa?
Svaki pokret glave.
141.Kakava je prognoza kod neuronitisa vestibularisa?
Povoljna prognoza, najčešće bez posledica.
142.Koje su pojave tipične za benigni paroksizmalni pozicioni vertigo?
Karakteriše se epizodičnom pojavom vrtoglavice provocirane određenim
pokretima glave i karakterističnim paroksizmalnim pozicionim nistagmusom.
143.Šta znači kanalitijaza?
Pokretne partikule u endolimfi.
144.Koji je dijagnostički test za neuralgiju n. IX?
Kokainizacijom tonzilarne lože se kupira bol što predstavlja važan Dg test.
145.Da li bol duže traje kod neuralgije n. V ili n. IX?
N.V
146.Zbog čega se kod oštećenja n. X tečnost vraća na nos?
Zbog oštećenja motorne funkcije koja se ispoljava slabošću mekog nepca.
147.Koja bolest najčešće zahvata motorne neurone n. XI?
Amiotrofična lateralna skleroza.
148.Zašto jezik pri protruziji skreće prema oduzetoj strani?
Kod supranuklearnih oštećenja pri protruziji javlja se pareza sa devijacijom ka
strani suprotnoj od strane lezije zbog dejstva očuvanog mišića protruzora.
149.Kakav je neurološki nalaz kod bulbarne paralize?
Pored slabosti vide se i trofične promene i fascikulacije, najbolje na jeziku.
Refleksi masetera, mekog nepca i farinksa su ugašeni.
150.Kakav je neurološki nalaz kod pseudobulbarne paralize?
Pojačan refleks masetera, prisilni fenomen (plač, smeh).
151.Šta je orjentacija?
Orjentacija podrazumeva kvalitativni aspekt svesti koji obuhvata njene
raznolike sadržaje. Osnovne karakteristike: 1. doživljaj sopstvene ličnosti kao
integralne celine, 2. logičan poredak u sadržajima svesti. Dakle, orjentacija je
sposobnost davanja ispravnih podataka o sebi, drugim osobama i prostorno-
vremenskim odnosima.
152.Koja psihička funkcija je osim svesti, poremećena kod sumračnog stanja?
Sumračno stanje označava smanjenje (fragmentaciju) sadržaja u redukovanom
polju svesti. Najčešće se javlja kod epilepsije. Kliničko ispoljavanje:
Dezorjentacija, zastrašujući poremećaji opažanja (iluzije, halucinacije), strah
koji nastaje zbog poremećaja opažanja proizvodu agresivnost.
153.Koja struktura obezbeđuje budnost?
Budnost predstavlja kvantitativni aspekt svesti koji obezbeđuje aktivišući deo
retikularne formacije moždanog stabla.
154.Šta je koma?
Koma predstavlja najdublji poremećaj budnosti, u komi nema reakcije na obične
draži, kontakt sa bolesnikom nije ostvariv.
155.Prema dubini poremećaja budnosti, koje vrste kome postoje?
Laka-na draž bolesnik reaguje grimasom ili povlečenjem eksremiteta; Srednje
duboka- ne postoje reakcije ni na bolne draži, vitalne funkcije su još očuvane;
Duboka- vegetativne funkcije su poremećene, ugašeni su refleksi i zenice ne
reaguju na svetlost.
156.Koje vrste reakcija procenjuje Glasgow Coma Scale?
Otvaranje očiju, motorni odgovor i verbalnu aktivnost.
157.Kakav značaj ima Glasgow Coma Scale?
Nema Dg značaj, ali je pouzdana za objektivni klinički monitoring pacijenata sa
akutnim kranijalnim insultom.
158.Koje draži se koriste pri proceni dubine kome?
Najjači verbalni stimulus je glasno izgovaranje imena bolesnika, bockanje,
štipanje, pritisak na očne jabučice, pritisak iza ramus-a mandibule.
159.Koje promene na koži su tipične za hipoglikemijsku komu?
Bledilo i oznojenost.
160.Kada je pozitivan i kako izgleda refleks lutkine glave?
Izvodi se kod bolesnika u lakoj komi brzim okretom glave na jednu stranu kada
su oči otvorene. Pozitivan je ukoliko se prilikom ovog manevra izazove
konjugovana devijacija pogleda na stranu suprotnu pravcu okretanja glave.
161.Šta je akinetski mutizam?
Bolesnik izgleda budan jer leži otvorenih očiju, nepokretan i ne govori
(akinetski mutizam). Nedostaje refleks treptanja.
162.Da li bolesnik sa „Locked in“ sindromom razume naloge?
Da. Potpuna nepokretnost, nemogućnost govora, postoji očuvanost svesti i
razumevanja, komunicira pokretima bulbusa gore-dole.
163.Koje vrste spavanja postoje na osnovu EEG promena?
Sporotalasno spavanje (4 stadijuma) i paradoksalno spavanje (REM).
164.Šta znači REM i u kojoj fazi spavanja se javlja?
Rapid Eye Movements-brzi pokreti bulbusa, javlja se u paradoksalnoj fazi.
165.Koliko traje ciklus spavanja?
Oko 90 min.
166.Koliko ciklusa spavanja ima u toku noći?
4-6 ciklusa.
167.Gde se stvara melatonin?
Stvara se i izlučuje u Gl. Pinealis u toku noći.
168.Kako svetlost utiče na stvaranje melatonina?
Svetlost inhibiše ili modifikuje njegovu sekreciju.
169.Šta je disomnija?
Poremećaj započinjanja ili održavanja spavanja ili ekstremnu sanjivost.
170.Šta je parasomnija?
Poremećaji spavanja koji nastaju zbog upliva aktivacije CNS-a u proces sna
(aktivacija NS nastaje iz muskuloskeletnog i autonomnog NS). Nisu primarni
poremećaji spavanja.
171.Kako se ispoljava insomnija?
Na različite načine: poremećajem usnivanja, površnim i isprekidanim snom ili
ranim buđenjem.
172.Da li je insomnija bolest ili simptom?
Simptom.
173.Na koji deo ciklusa spavanja deluje supresivno većina hipnotika?
Supresija REM faze.
174.Koji hipnotici su pogodni kod insomnije sa površnim i isprekidanim snom?
Benzodiazepini, oni minimalno suprimiraju REM fazu spavanja.
175.Kada se javlja „Rebound“ insomnija?
Posle naglog obustavljanja lekova.
176.Koji je najčešći i najraniji simptom narkolepsije?
Napadi spavanja su najčešći i najraniji simptom.
177.Koji simptomi narkolepsije se mogu javiti kod zdravih osoba?
Hipnagogna paraliza- predstavlja nepokretnost koja se u vidu napada u trajanju
od nekoliko minuta javlja između budnosti i spavanja; Hipnagogne halucinacije-
optičke ili akustičke, javljaju se između budnosti i spavanja, često zajedno sa
paralizom.
178.Zašto dolazi do prekida sna kod „obstrucive sleep apnea“-e?
Zbog ponavljane opstrukcije gornjih disajnih puteva, najčešće zbog zapadanja
jezika u ždrelo, što dovodi do ponavljane desaturacije oksihemoglobina.
179.Koje su noćne manifestacije „obstrucive sleep apnea“-e?
Hrkanje (glasno, uznemirava druge osobe), Apneje, Nemiran i isprekidan san.
180.Koja dnevna manifestacija je vodeća kod „obstrucive sleep apnea“-e?
Posle buđenja se ne oseća odmornim i svežim, Jutarnja glavobolja i suva guša,
Sanjivost pri čitanju i gledanju TV-a se povećava pri vožnji i u toku rada,
Promene ličnosti, pad koncentracije i problemi sa pamćenjem.
181.U kom životnom dobu najčešće počinju idiopatske epilepsije?
U I i II deceniji života.
182.Šta je epilepsija tarda?
Spada u simptomatsku epilepsiju. Kasna epilepsija koja se javlja posle 30
godine života i najčešće je izazvana nekim od sledećih uzroka: Traume mozga,
Tu mozga, vaskularne lezije, infekcije, alkohol, endokrini poremećaji,
degenerativne bolesti.
183.Šta je najčešći uzrok epilepsije u dobu 35-55 godina?
Tu mozga.
184.Koji je oblik epilepsije najčešći kod alkoholizma?
Primarno generalizovana epilepsija.
185.Zbog čega nastaje inicijalni krik kod grand mal napada?
Nastaje zbog ekspirijuma kroz stisnuti larynx, zatim pad (moguće
povređivanje).
186.U kojoj fazi GM napada se javljaju pena na ustima i ugriz jezika?
U kloničnoj fazi.
187.Kod kojeg oblika petit mal napada postoje neurološka oštećenja?
Kod prostih atipičnih absansa.
188.Šta je Epilepsia partialis continua (Koževnjikov)?
Somato-motorni napadi nastaju zbog pražnjenja u predelu gyrus precentralis-
a.Ukoliko se ne šire, ostaju lokalizovani u delu tela, a ako traju satima/danima
nazivaju se Epilepsia partialis continua (Koževljikov).
189.Čemu se pripisuje složenost napada Temporalne epilepsije?
Pripisuje se složenim funkcijama temporalnog režnja i bogatim vezama sa svim
strukturama mozga.
190.Kada se uvodi terapija posle prvog napada?
Posle prvog napada se ne započinje sa antiepileptičnom terapijom (AET),
izuzev ako postoji uzrok koji će sigurno dovesti do novog napada. (Tu).
191.Da li su EEG promene indikacija za početak terapije epilepsije?
Bez kliničkih manifestacija, čak i specifične EEG promene, ne predstavljaju
indikaciju za AET.
192.Kada se može planirati obustavljanje antiepileptične terapije?
Obustavljanje terapije dolazi u obzir ako 3 godine nije bilo napada. Sprovodi se
postepeno u toku 4-6 meseci zbog opasnosti od nastanka epi statusa.
193.Šta znači izraz serijski epi napadi?
Serijski napadi su sukcesivni napadi između kojih dolazi do restitucije svesti.
194.Šta je Status epilepticus?
Označava veliki broj napada koji se ponavljaju jedan za drugim, a između
pojedinačnih napada bolesnik ne dolazi svesti.
195.Kako se započinje lečenje epi statusa?
Počinje Diazepamom, Phenobarbitonom natrijumom 220 mg IM svakih 8-12h.
196.Koji antiepileptik se može davati trudnicama?
Tegretol.
197.Šta znači paradoksalna intoksikacija antiepilepticima?
Pojava napada kod prevelike doze leka.
198.Koja je svrha određivanja nivoa antiepileptika u krvi?
Terapijski optimum se proverava merenjem nivoa leka u krvi, posebno kod
politerapije, bolesti jetre, bubrega, krvi i radi provere da li bolesnik uzima
lekove.
199.Koji su provokativni faktori za napad migrene?
Stres, pušenje, alkohol, neke namirnice (sir, cno vino, čokolada), klimatske
promene i menstruacija.
200.Šta znači Migrena complicata?
MC se karakteriše napadima koji odgovaraju klasičnom obliku migrene. Za
vreme glavobolje i/ili posle nje postoje neurološki ispadi žarišnog tipa: 1.
Oftalmoplegija (oftalmoplegična migrene) 2. Hemiplegija (hemiplegična
migrena) 3. Hemiparestezija (parestetična migrena).
201.U kojim slučajevima migrene mora da se isključi organicitet?
Kada se javljaju napadi sa glavoboljom samo u jednoj polovini glave i kod
komplikovane migrene (AV malformacija, VB insuficijencija).
202.Kojim lekovima se prekida napad migrene?
Dihydroergotamin, Zolmitriptan, Migranal, Nesteroidni antiinflamatorni lekovi
(Ibuprofen, Naproxen, Diklofenak).
203.Koji lekovi se daju za prevenciju migrenozne glavobolje?
Topamax, Propranolol, Timolol, Amitriptyline.
204.Zbog čega nastaje tenziona glavobolja?
Nastaje zbog dugotrajne kontrakcije mišića skalpa i vrata.
205.Koja je tipična lokalizacija bola kod „Cluster“ glavobolje?
Bol je lokalizovan u predelu jednog oka odakle se širi prema slepoočnici i
gornjoj vilici ili uhu, potiljku odnosno u celu polovinu lica.
206.Koje su prateće pojave kod „Cluster“ glavobolje?
Kongestija konjuktive i sluzokože nosa sa suzenjem oka, sekrecijom iz nosa i
znojenjem iste polovine lica.
207.Kako se prekida napad „Cluster“ glavobolje?
Inhalacijom 100% kiseonika 6-8 l/min u trajanju do 15 minuta, Sumatriptan-
6mg SC (može se ponoviti posle 1 h)
208.Koja je profilaktička terapija za „Cluster“ glavobolje?
Verapamil u dnevnoj dozi 120-360mg i Lithium carbonate u dnevnoj dozi 600-
900mg.
209.Zbog čega nastaju trakcione glavobolje?
Spadaju u simptomatske glavobolje koje nastaju zbog istezanja bolnih
intrakranijalnih struktura usled tumora, hematoma, edema, apscesa. Ukoliko je
povećan intrakranijalni pritisak glavobolja je difuzna.
210.Koji laboratorijski nalaz je ključan kod temporalnog arteritisa?
Kod temporalnog arteritisa je povišena sedimentacija.
211.Šta je tranzitorni ishemijski atak-TIA (navesti redefiniciju)?
TIA je naglo nastala i kratkotrajna epizoda neurološke i disfunkcije
prouzrokovana žarišnom ishemijom mozga ili retine sa kliničkim
manifestacijama koje traju manje od 1 sata bez znakova akutnog infarkta.
212.Koliki je rizik od nastanka moždanog udara posle TIA u prvih 90 dana?
Kod oko 10% pacijenata sa TIA postoji rizik od nastanka ishemijskog
moždanog udara (IMU) u toku prvih 90 dana.
213.Kada se najranije javljaju moždani udari posle TIA?
Polovina od mogućih IMU javlja se u prva 2 dana posle inicijalnog događaja.
214.Šta je nekrotično jezgro infarkta?
Centralna zona potpunog prekida krvotoka neposredno uz okluziju.
215.Šta je penumbra?
Zona oko nekrotičnog jezgra u kojoj su prekinute električne aktivnosti ćelija, ali
su neuroni još vitalni, nema morfološkog oštećenja, promene su reverzibilne.
216.Da li je moguć oporavak neurona u zoni penumbre?
Da ali je vremenski ograničeno.
217.Šta je terapijski prozor?
TP je vremenski rok u kome uspešno uspostavljanje protoka i prevencija
biohemijskih alteracija nastalih u toku ishemije mogu da osiguraju
preživljavanje nervnog tkiva.
218.Kada se nekrotično jezgro širi u zonu penumbre?
Ako se ne uspostavi dovoljan protok u određenom vremenskom periodu nastaje
širenje jezgra infarkta u penumbru.
219.Šta je inverzni „steal“ fenomen?
220.Šta je „steal“ fenomen?
221.Šta je „rebound“ fenomen?
222.Zbog čega se glikoza ne daje kod ishemijskog moždanog udara?
Hipertonična glikoza se ne preporučuje zbog „rebound“ fenomena i poremećaja
metabolizma.
223.Od svih moždanih udara koliki deo otpada na ishemijske?
80%
224.Od ishemijskih moždanih udara koliki deo otpada na zadnji sliv?
20%
225.Koji su najčešći uzroci vertebrobazilarne bolesti (VBB)?
Embolizam (srce, aorta, proksimalni VB segmenti), Ateroskleroza velikih
arterija (belci ekstrakranijalne, ženi i druge rase intrakranijalne), Bolesti
penetrantnih malih arterija (hipertenzija-lipohijalinoza), Arterijska disekcija.
226.Šta su lakunarni infarkti?
Podrazumevaju ishemijske promene veličine 15-20 mm, lokalizovane u dubljim
delovima mozga, najčešće u bazalnim ganglijama i bazi ponsa.
227.Kako nastaje najveći broj lakunarnih infarkta?
80% okluzijom penetrantnih arterija.
228.Od ishemijskih moždanih udara koliki deo otpada na lakunarne infarkte?
20-25%
229.Šta je hipertenzivna encefalopatija?
HE podrazumeva pojavu generalizovanih ili žarišnih moždanih simptoma koji
se posle antihipertenzivne terapije potpuno ili delimično povlače.
230.Kako nastaje hipertenzivna encefalopatija?
Nastanak HE se objašnjava vazokonstrikcijom moždanih arterija posle skoka
krvnog pritiska što dovodi do pojave ishemije, edema i krvavljenja.
231.Od svih moždanih udara koliki deo otpada na hemoragijske?
20%
232.Zašto se kod hemoragijskog moždanog udara javlja glavobolja?
Zbog povećanja intrakranijalnog pritiska.
233.Od svih moždanih udara koliki deo otpada na subarahnoidnu hemoragiju?
5-10%
234.Kakava je distribucija SAH (subarachnoid hemorrhage) po polu?
Žene: Muškarci = 2:1
235.Kolika je smrtnost kod SAH?
U prvih 30 dana 45%, a kod polovine preživelih ostaju neurološke sekvele.
236.Koji klinički značaj ima vazospazam kod SAH?
Vazospazam koji se javlja u toku SAH-a nije dovoljno objašnjen fenomen.
Dosadašnja ispitivanja govore da u zidovima zahvaćenih arterija nastaju
histološke promene, zadebljanje zida arterije, smanjenje kapaciteta i oštećenje
autoregulacije. Verovatno se opisane promene javljaju zbog dejstva produkata
razgradnje Hgb na zidove arterija.
237.Kada se kod SAH javlja ponovno krvavljenje?
U prvih 24h posle inicijalnog krvavljenja 2-4% obolelih, prve 2 nedelje posle
inicijalnog krvavljenja 15-20% obolelih.
238.Kada se najčešće javljaju ishemijske manifestacije kod SAH?
Između 4-14 dana posle inicijalnog krvavljenja.
239.Zašto nastaju ishemijska oštećenja kod SAH?
240.Koja grupa lekova se daje zbog vazospazma kod SAH?
Blokatori Ca kanala (Nimodipin), intra-arterijska primena papaverina.
241.Zbog čega nastaje negativni intrakranijalni pritisak?
Prema teoriji kavitacije nastaje zbog zaostajanja mozga za lobanjom usled
inercije na strani suprotnoj od mesta povrede.
242.Šta je Commotio cerebri?
CC je naglo nastali, traumatski uslovljen, kratkotrajni poremećaj funkcije
mozga praćen gubitkom svesti, vegetativnim pojavama, sa ili bez amnezije ali
bez patološko-anatomskih promena na mozgu.
243.Koje su osnovne kliničke pojave kod Commotio cerebri?
Gubitak svesti (nekoliko minuta), amnezija (retrogradna-period neposredno pre
povrede, anterogradna-period neposredno posle onesvešćivanja), poremećaj
centralnih autonomnih mehanizama (apatija i nelagodnost, muka, povraćanje,
oscilacije TA i pulsa, promene temp. i disanja, nesvestica, glavobolja, osećaj
vrućine/hladnoće). Bez pojave apatije i nelagodnosti Dg CC nije sigurna.
244.Kakav je intrakranijalni pritisak kod Commotio cerebri?
Normalan.
245.Zašto se kod povreda glave sedativi daju uz opreznost?
Da ne bi došlo do maskiranja znakova komplikacija, pre svega intrakranijalnog
krvavljenja.
246.Šta je postkomocioni sindrom?
Predstavlja kompleks simptoma koji se javljaju najčešće posle lakih povreda
glave: nesvestica, glavobolja, nesanica, napetost, depresija, pad koncentracije i
zamorljivost.
247.Šta je Contusio cerebri?
Je nagli, traumatski uslovljen, poremećaj funkcije mozga koji nastaje zbog
oštećenja moždanog tkiva različitog stepena.
248.Koje su osnovne kliničke pojave kod Contusio cerebri?
Gubitak svetsi, amnezija, sindrom Korsakow-a (sniženje svesti, konfuznost,
logoroičnost, konfabulacije, vremenska dezorjentisanost), epi napadi sa
žarišnim početkom.
249.Kakva je CT slika komora kod difuznog edema mozga?
Pukotinast izgled moždanih komora.
250.Šta je epiduralni hematom?
Kolekcija krvi u epiduralnom prostoru.
251.Koji krvni sud je najčešće povređen kod epiduralnog hematoma?
Povreda A. menigicae mediae, ređe sinusa.
252.Šta je subduralni prostor?
Normalno subduralni prostor ne postoji zbog pritiska u subarahnoidnom
prostoru. Odvajanje dure mater i arahnoideje je posledica pada pritiska u
subarahnoidnom prostoru (obično kod akceleracije/deceleracije).
253.Koji krvni sudovi su oštećeni kod subduralnog hematoma?
Krvavljenje nastaje najčešće zbog oštećenja mostnih vena, koje iz mozga idu u
sinuse.
254.Šta označava termin „lucidni interval“ kod kraniocerebralnih povreda?
„Nekoliko sati bez tegoba“.
255.Koja je najčešća lokalizacija hroničnog subduralnog hematoma?
HSH je kolekcija između dure mater i arahnoidejenastala evolucijom
hematoma. Najčešće je lokalizovan parijetalno (oko90%).
256.Šta je siringomijelija?
Je šupljina ograničena glijom blizu centralnog kanala, obično u donjem C i
gornjem Th regionu.
257.Kako infekcija dospeva do moždanica?
Preko opšte cirkulacije i širenjem iz susednih struktura (sinusi, uho...).
258.Koji su znaci povećanog intrakranijalnog pritiska?
Glavobolja, muka i povraćanje, bradikardija, zastojna papila.
259.Koji je najčešći uzročnik piogenog meningitisa kod odraslih?
Naiseria meningitidis.
260.Da li antibiotici prolaze kroz hemato-encefalnu barijeru?
Da, propustljivost povećana u akutnoj fazi.
261.U kom životnom dobu je najčešći tuberkulozni meningitis?
U dečijem dobu.
262.Kakava je prognoza aseptičnog meningitisa?
Povoljna.
263.Koji su najčešći poznati uzročnici encefalitisa?
Virusi najčešće ali u 50% slučajeva etiologija ostaje nepoznata.
264.Kakava je prognoza herpes simplex encefalitisa?
Smrtnost prelazi 50%, kod većine preživelih teške sekvele.
265.Kojim pojavama počinje leucoencephalitis subacuta scleroticans?
I stadijum: popuštanje u školi, afektivno-bihevioralni poremećaji, glavobolja,
konvulzije, nevoljni pokreti, horioretinitis.
266.U koju grupu bolesti spada Jacobs-Creutzfeld-ova bolest?
U grupu prenosivih demencija (virusna etiologija).
267.Navesti lokalizaciju otogenih apscesa kod dece i odraslih?
Kod dece- cerebelarni, kod odraslih- temporalni.
268.Kako nastaje kongenitalna toksoplazmoza?
Transplacentarno.
269.Gde se javljaju motorni i ispadi senzibiliteta kod akutnog mijelitisa?
Senzibilitet snižen/ugašen za sve kvalitete ispod nivoa oštećenja; Motorni ispadi
ispod nivoa lezije- asimetrični, delimični ili potpuni (u slučaju nastanka
paraplegije, posle dijashize, mlitava oduzetost prelazi u spastičnu).
270.Koja je najčešća lokalizacija spinalnog epiduralnog apscesa?
Srednji torakalni segment.
271.Kakva je učestalost metastatskih tumora mozga?
Kod 10-15% bolesnika sa malignim ekstrakranijalnim tumorima, najčešće
pluća, dojke, bubrega i melanoma.
272.Koji Tu mozga su najčešći kod dece?
Gliomi, meduloblastomi, astrocitomi i germinativni tumori.
273.Koji Tu mozga su najčešći kod odraslih?
Gliomi, meningiomi, pituitarni adenomi, vestibularni švanomi.
274.Da li je klinička slika Tu mozga specifična?
Ne.
275.Koji su vodeći sindromi u kliničkoj slici Tu mozga?
Povišen intrakranijalni pritisak, progresivni neurološki deficit, epi manifestacije,
kognitivni i bihevioralni poremećaji.
276.Zašto nastaje slika naglog pogoršanja kod Tu mozga?
Nastaje usled krvavljenja/nekroze zbog fragilnosti krvnih sudova (DD
vaskularna lezija). Nastala masovna lezija praćena okolnim edemom može
dovesti do uklještenja tonzila malog mozga ili gyrusa hypocampi.
277.Koje vrste neuroloških oštećenja postoje kod Tu mozga?
Nadražajni i ispadni.
278.Koja je učestalost Epi napada kod Tu mozga?
25-40%
279.U kojoj starosti se obično javlja Epi zbog Tu mozga?
35-55 godina: 75%
280.Od čega zavisi vrsta Epi kod Tu mozga?
Od lokalizacije tumora.
281.Da li u slučaju tumorske Epi neurološki nalaz može biti normalan?
?
282.Šta je Monro-Kelli-ev zakon?
Kod odrasle osobe intrakranijalni prostor je definitivan i u njemu se nalaze
mozak i moždanice, krvni sudovi+krv i likvor. Svaki od pomenutih sastojaka
može da poveća svoju zapreminu i zauzme veći prostor jedino na račun drugog
sastojka (Monro-Kelli-ev zakon).
283.Koji su znaci povećanog intrakranijalnog pritiska?
Glavobolja, muka i povraćanje, bradikardija, zastojna papila, opskuracija
(zamraćenje vida), poremećaj svesti.
284.Kada se javlja uvećani intrakranijalni pritisak kod Tu mozga?
Kada tumor dostidne zapreminu 150ccm.
285.Koji Tu najpre dovode do pojave zastojne papile?
Kod Tu zadnje lobanjske jame, potom kod Tu temporalnog režnja.
286.Zašto se javljaju povraćanje i bradikardija kod Tu mozga?
Posledica je indirektnog pritiska na parasimpatičko jedro n. X i centar za
povraćanje u produženoj moždini.
287.Koja je učestalost psihičkih promena kod Tu mozga?
20%
288.Koje psihičke promene su najčešće kod Tu mozga?
Smanjenje radne efikasnosti, meningiomi i gliomi se ispoljavaju kognitivnim i
bihevioralnim ispadima bez žarišnih znakova i simptoma.
289.Od čega potiču menigeomi?
Od arahnoideje.
290.Koji radiološki znak je tipičan za Tu hipofize?
Erozija kosti i proširenje turskog sedla vidljivo na Rtg-u.
291.Koji simptomi su tipični za Tu n. VIII?
Zujanje u uhu i progresivno slabljenje sluha, zbog pritiska na n.V dolazi do
gašenja kornealnog refleksa sa iste strane.
292.Koji Tu najčešće daju metastaze u mozgu?
Bronhogeni Tu, Tu prostate, dojke, materice, GIT-a, štitaste žlezde.
293.Koji je Dg minimum kod Tu mozga?
Nativni snimak lobanje (otkriva kalcifikate, uzure, baloniranu selu, pomeranje
pinealne žlezde), pregled očnog dna (zastojna papila, atrofija), EEG. +CT, MR i
arteriografija.
294.Šta je paraneoplastični neurološki sindrom?
PNS predstavlja neurološke komplikacije koje se javljaju kod obolelih od
malignih ekstrakranijalnih Tu. Javljaju se kod oko 5% obolelih.
295.Koji je značaj paraneoplastičnih neuroloških sindroma?
Često se PNS javljaju pre ispoljavanja malignih Tu, prouzrokuju ozbiljna
neurološka oštećenja.
296.Zašto nastaje paraneoplastični neurološki sindrom?
Degenerativne promene centralnog i perifernog NS nastaju kao rezultat
imunološke reakcije između serumskih antitela i intracelularnih neuronskih
antigena ili membranskih jonskih kanala.
297.Koji nalaz u krvi je specifičan za paraneoplastični neurološki sindrom?
U serumu obolelih može da se otkrije više vrsta specifičnih antineuronskih
antitela čije prisustvo je indikativno za postojanje maligniteta i nalaže
ispitivanje u cilju otkrivanja maligniteta.
298.Koje neurološke pojave postoje kod Eaton-Lambert-ovog sindroma?
Klinička slika: zamorljivost, slabost nogu, autonomni poremećaji (suva usta,
impotencija, zatvor), okulo-bulbarna slabost.
299.Kod kojeg Tu se najčešće javlja Eaton-Lambert-ov sindrom?
Kod mikrocelularnog karcinoma pluća.
300.Nabrojati znake paraneoplastičnog cerebelarnog sindroma?
Teška ataksija hoda, nistagmus, dizartrija, poremećaj koordinacije.
301.U kom delu mozga se nalaze promene kod parkinsonizma?
Substantia nigra, Corpus striatum.
302.Da li su patološke i kliničke pojave kod parkinsonizma simetrične?
Relativno su asimetrične.
303.Koje su inicijalne kliničke pojave kod parkinsonizma?
Tremor, poremećaj pisanja, osiromašenje pokreta, bolovi u leđima, ramenima,
vratu i bedrima.
304.Šta je bradikinezija?
Bradikinezija podrazumeva smanjenje brzine i amplitude ponavljanih pokreta.
(palac i kažiprst).
305.Šta je rigor?
Rigor je oblik mišićne hipertonije koja se ispoljava ujednačenim otporom
prilikom pasivnih pokreta (olovna šipka) ili povremenim popuštanjem tonusa ,
kao da se u zglobu nalazi zupčast točak (Negrov fenomen). Najuočljiviji na
rukama i vrat.
306.Kako se ispoljava oštećenje posturalnosti kod parkinsonizma?
Ispoljava se nestabilnošću i zanošenjem pri hodu, naročito pri okretanju. Ispituje
se kada bolesnik koji stoji sastavljenih nogu blago gurne.
307.Koji poremećaj rukopisa je tipičan za parkinsonizam?
Ekstrapiramidna mikrografija (drhtav i sitan rukopis).
308.Kakav je govor parkinsoničara?
Slabo modulisan, monoton, sliven, tih, nerazumljiv.
309.Koje su vodeće psihičke promene kod parkinsonizma?
Depresija, demencija.
310.Šta znači parkinsonizam + sindrom?
Parkinsonova bolest često utiče na neurostriatnu dopaminergičku projekciju,
kao i nekoliko drugih neurodegenerativnih stanja. Multipla sistemaska atrofija-
mešavina parkinsonizma sa autonomnim poremećajem i nekada sa cerebelarnim
i piramidalnim znacima. Progressive supranuclear palsy- parkinsonizam sa
demencijom i poremećajem dobrovoljnih pokreta očiju. MSA i PSP su obično
simetrični.
311.Koju neravnotežu treba da koriguje terapija kod parkinsonizma?
Neravnotežu dopaminergičkog i acetilholinergičkog uticaja.
312.Nabrojati grupe lekova za lečenje parkinsonizma?
Levodopa, agonisti dopamina, inhibitori mono-amino oksidaze i katehol-o-
transferaze, drugi lekovi (antiholinergici, amantadin).
313.Šta znači i kada se javlja ON-OFF fenomen kod parkinsonizma?
Isključenje-uključenje se javlja kod dugotrajnog lečenja.
314.Šta znači END OF DOSE AKINESIA fenomen kod parkinsonizma?
Da se efekat doze skraćuje (povećati broj doza).
315.Kada treba započeti lečenje parkinsonizma?
Sa lečenjem ne treba da se počne sve dok simptomi ne počnu ozbiljno da
smetaju bolesniku.
316.Koje kliničke pojave postoje kod multiple sistemske atrofije?
Parkinsonizam, ataksija, vegetativni poremećaji (ortostatska hipotenzija),
erektilna disfunkcija i cerebelarna slika.
317.Koja je klinička slika kod progresivne supranuklearne paralize?
Nestabilnost, dizartrija, rigiditet, disfagija, poremećaj kapka i brzine treptaja....
318.Koja je učestalost Restless Legs Syndrome?
Pogađa 10% odraslih osoba, 1/3 zahteva lečenje.
319.Šta su tardivne diskinezije?
Predstavljaju nevoljne pokrete koji se javljaju posle duge upotrebe neuroleptika
zbog denervacione hipersenzitivnosti dopaminskih receptora ćelija strijatuma.
Češće su kod bolesnika koji istovremeno primaju neuroleptike i antiholinergike.
320.Koji je početni klinički znak kod Dystonia musculorum deformans?
Početni znak je akciona distonija noge koja se superponira sa voljnim pokretom
(izvrtanje ili ispružanje noge na neprirodni način).
321.Koja je najčešća parcijalna distonija?
Torticollis spastica.
322.Sa kojom bolešću ima vezu Chorea minor?
Sa reumatskom groznicom.
323.Koji lekovi se koriste kod Chorea minor?
Neuroleptici fenotijazinskog reda, penicilin, pronison.
324.Koje su osnovne kliničke pojave kod Chorea Hungtingtoni?
Horeični pokreti, govor dizartričan i eksplozivan, rigidni oblik sa akinezijom
podseća na parkinsonizam, psihičke promene- paranoidnost, depresija,
impulsivnost, razdražljivost, ekscentričnost; Demencija.
325.Kada počinje Chorea Hungtingtoni?
IV i V decenija, retko u detinjstvu.
326.Koji su uzroci hemibalizma?
Najčešće vaskularno prouzrokovan, moguća Tu etiologija. Oštećenje
kontralateralnog nucl. subthalamicus-a Luysii.
327.Koji lekovi se daju kod hemibalizma?
Haloperidol i Largactil.
328.Koji je uzrok Morbus Wilson?
Nasledno uslovljen poremećaj metabolizma koji se javlja kod više članova
jedne porodice: smanjenje količine bakra u krvi, smanjenje količine
ceruloplazmina (belančevina za koju se vezuje bakar), povećano izlučivanje
aminokiselina mokraćom.
329. Koje su kliničke pojave kod Morbus Wilson-a?
Rigidnost, diskinezije, intencioni tremor, govor nerazumljiv, sliven.
330.Koji su principi lečenja Morbus Wilson-a?
Smanjenje unosa bakra hranom i povećanje njegove eliminacije
(penicilamin,BAL). Kalijum-sulfid smanjuje apsorpciju bakra.
331.Kako nastaje mijelin u CNS-u, a kako u PNS?
Mijelin stvaraju Shwanove ćelije i oligodendrociti. U PNSu stvara se
oblaganjem aksona udvojenom membranom shwanovih ćelija a u CNSu nastaje
iz oligodendrocita.
332.Kada se završava proces mijelinizacije?
Mijelinizacija traje do puberteta.
333.Kako nastaje akutni diseminovani encefalomijelitis?
ADE nastaje najčešće posle virusnih infekcija ili vakcinacije. Može se izazvati
eksperimentalno.
334.Koja su predilekciona mesta patoloških promena kod MS?
Su kičmena moždina, vidni živci, moždano stablo i mali mozak.
335.Šta znači diseminovanost u prostor kod MS?
336.Koje su najčešće početne kliničke pojave kod MS?
Parestezije, slabosti, zamagljenje vida, dvoslike, vertigo...
337.Koje su psihičke pojave kod razvijenog oblika MS?
Inelektualni pad, euforija.
338.Koji su paroksizmalni simptomi i znaci kod MS?
Nagla pojava, kratko trajanje i ponavljanje, tonički napadi, parestezije, ataksija,
dizartrija, neuralgični bol.
339.Šta znači izraz taloženje kod MS?
Pogoršanje (recidiv) je pojava novog simptoma, posle svakog recidiva ostaju
sve veće posledice (taloženje). Retke su kompletne remisije.
340.Navesti opseg dužine remisije kod MS?
Od jednog meseca do više decenija.
341.Koji lek se daje za paroksizmalne pojave kod MS?
Tegretol.
342.Koje su glavne kliničke pojave kod neuromyelitis-a optica?
Oštećenje vida, skotomi, hemidopsija, slepilo za boje ili potpuno slepilo,
mijelopatije, bol u ledjima, slabosti ekstremiteta, oštećenje sfinktera, moguća je
i pojava cerebralnih znakova- epi, afazija, konfuzija.
343.Koji lekovi se koriste u lečenju neuromyelitis-a optica?
Kortikosteroidi.
344.Šta je i zašto nastaje centralna pontina mijelinoliza?
To je osmotski poremećaj koji prouzrokuje simetričnu mijelinolizu u centralnoj
zoni ponsa. Javlja se kod alkoholičara i kod malignih bolesti jetre i bubrega.
Promena mijelina predstavlja posledice osmotskog efekta: rascepi i rupture
mijelinskog omotača.
345.Zašto se javlja locked-in sindrom kod centralne pontina mijelinolize?
Sindrom blokiranosti: potpuna nepokretnost, nemogućnost govora, postoji
očuvanost svesti i govora, komunicira pokretima bulbusa gore-dole. Uzrok:
prekid motornih puteva u ventralnom delu ponsa ( obično okluzija a.vertebralis,
ako je traumatske geneze prognoza je povoljnija).
346.Koje su zajedničke karakteristike degenerativnih bolesti NS?
Postepen razvoj, progresija, simetrija koja nekada nije zastupljena u početnoj
fazi bolesti.
347.Šta predstavljaju kliničke pojave kod amiotrofične lateralne skleroze?
Jasni znaci piramidnog oštećenja na nogama (negativan znak Babinskog) i
kombinovani znaci na rukama. Propadanje NECEGA!!! Širi se na bulbarnu
muskulaturu potom i na ostalu muskulaturu zahvatajući na kraju svu
poprečnoprugastu muskulaturu osim NECEGA!!!! . više oblika bolesti
peronealni, lumbosakralni, difuzni. Ali najčešći klasični bulbarni oblik.
348.Gde se javlja ALS sindrom i koji je njegov značaj?
Sindrom ALS nastaje najčešće zbog patologije vratnog segmenta kičmene
moždine zbog spondiloze, tumora, siringomijelije, Lu.
349.Koji neuroni su oštećeni kod spinalne spastičke paralize?
Centralni motorni neuroni.
350.Koji neuroni su oštećeni kod spinalne mišićne atrofije?
Periferni motorni neuroni.
351.Kakav tok imaju hereditarne ataksije?
Tok je spor i progresivan.
352.Da li su klinički znaci kod hereditarnih ataksija simetrični ili asimetrični?
Simetrični.
353.Koja je inicijalna klinička pojava kod Fridreich-ove ataksije?
Ataksija stajanja i hoda, kasnije se javlja i ataksija ruku (nepokretnost prosečno
za 5 godina). Dizartrija, disfagija, slepilo, gluvoća, vertigo, amiotrofija lakšeg
stepena, kifoskolioza, Fridreich-ovo stopalo (pes cavus + palac u vidu obarača
ili čekića), kardiomiopatija.
354.Kako izgleda Fridreichovo stopalo?
Svod stopala je visok, taban udubljen (pes cavus- palac dorzalno elongiran u
vidu obarača ili čekića).
355.Šta znači i gde se javlja Crousonov sindrom?
Znači hipotoniju + arefleksiju + znak Babinskog; Javlja se kod Fridreich-ove
ataksije i kod funikularne mijeloze, veoma retko kod MS.
356.Koji testovi su najpouzdaniji za utvrđivanje deficita B12?
Schilling-ovim testom se određuje količina izlučenog B12 unesenog oralno
(>8%). Kao i nivo totalnog homocisteina i metil-malonične kiseline u krvi koji
su skoro uvek povećani kod deficita B12.
357.Gde počinju patološke promene kod funikularne mijeloze?
U zadnjim snopovima donjeg cervikalnog i gornjeg torakalnog segmenta odakle
se šire prema bočnim snopovima naniže i naviše.
358.Zašto je pozitivan Romberg-ov test kod funikularne mijeloze?
359.Zašto nastaje i kod kojih osoba se javlja Wernicke-ova bolest?
Nastaje zbog nedostatka tijamina, najčešće se sreće kod alkoholičara, osobama
sa Ca želudca i drugim GIT poremećajima.
360.Koji je uzrok nastanka pelagre?
Uzrok je hronični nedostatak nikotinske kiseline ili njenog prekursora
triptofana; jedno kod alkoholičara u razvijenim sredinama.
361.Šta je kognicija?
Podrazumeva mentalne procese koji omogućavaju transformaciju, redukciju,
obradu, čuvanje, obnavljanje i korišćenje senzornih informacija.
362.Definicija demencije?
Demencija je poremećaj mentalnog funkcionisanja kod osobe koja je prethodno
dostigla nivo razvijenosti kognicije odgovarajući svojoj starosti. Dementna
osaba je osiromašeni bogataš, a mentalno retardirana osoba nikada nije bila
bogata.
363.Razlika između demencije i mentalne retardacije?
Demencija je poremećaj mentalnog funkcionisanja kod osobe koja je prethodno
dostigla nivo razvijenosti kognicije odgovarajući svojoj starosti. Dementna
osaba je osiromašeni bogataš, a mentalno retardirana osoba nikada nije bila
bogata.
364.Koji tip demencije je najčešći?
Alzheimer (čist oblik) 77%
365.Šta znači laki kognitivni poremećaj?
Termin LKP obuhvata: 1. poremećaji kognicije prepoznatljivi za podođenu
osobu, 2. potvrđuju se heteropodacima, 3. ne ispunjavaju kriterijume za
demenciju, 4. ne onesposobljavaju takvu osobu.
366.U kom životnom dobu se najčešće javlja Alzheimer-ova bolest?
Kod osoba starijih od 65 godina, 7% pogađa starije od 65 god., 40% starijih od
80 god.
367.Koje funkcije su prve oštećene kod Alzheimer-ove bolesti?
Proces oštećenja neurona počinje u zonama mozga odgovornim za učenje i
pamćenje, u daljem toku bolesti proces se širi na područja značajna za mišljenje,
rasuđivanje i ponašanje, i na kraju proces zahvata strukture odgovorne za
motoriku.
368.Navesti grupe lekova za lečenje Alzheimer-ove bolesti?
Inhibitori holinesteraze (Exelon, Aricept, Remynil), N-metil-D-aspartat
antagonisti (Memantine), antioksidansi (vit. E), psihotropni lekovi i
antiepileptici po potrebi.
369.Koje su kliničke razlike između Alzheimer-ove bolesti i Lewy Bodies
demencije?
Fluktuacije u kognitivnoj sferi (alertnost, pažnja), vidne halucinacije,
ekstrapiramidne manifestacije kod LBD pomažu diferencijaciju u odnosu na
Alzheimerovu bolest.
370.Koje patološke promene su ključne u nastanku vaskularne demencije?
Ključnu ulogu ima mikrovaskularna patologija (solitarni infarkti, multipli
kortikalni ili lakularni infarkti ili mikrovaskularna ishemijska oštećenja).
371.Razlike u ponašanju frontalnog i temporalnog tipa Pick-ove bolesti?
„Frontalni pick“: fenomeni dezinhibicije, abulija, apatija, poremećaj stajanja i
hoda. Ponašanje: pasivni, bez inicijative, tihi i emocijonalno tupi.
„Temporalni pick“: oštećenje govora različitog stepena, bulimija, poremećaj
seksualnog ponašanja. Ponašanje: veseli, živahni i bezbrižni ili anksiozni i
hipermobilni.
372.Kliničke karakteristike hereditarnih metaboličkih encefalopatija?
Hronični i progresivni tok, spastičnost, cerebelarna ataksija, ekstrapiramidni
sindrom, ponavljajući poremećaj svesti, zakašnjenje psihomotornog razvoja,
teška kognitivna oštećenja.
373.Najčešći uzroci hipoksično-ishemijske encefalopatije?
Kardijalni (infarkt, aritmija, šok), trovanje CO, paraliza respiratornih mišića
(povrede kičmene moždine...), depresija respiratornog centra (opijati npr.),
sufokacija.
374.Kliničke pojave encefalopatije zbog hronične hipoglikemije?
Akutno nastala hipoglikemija: glad, anksioznost, znojanje, konfuznost,
poremećaj svesti, epi GM, midrijaza, bledilo, kratko disanje, bradikardija,
hipotonija.
Subakutna hipoglikemija: usporeno mišljenje, poremećaj pažnje, hipotermija.
Hronična hipoglikemija: poremećaj ponašanja, ataksija (viđa se kod Tu
pankreasa).
375.Klinička slika hepatične encefalopatije?
Poremećaj ponašanja, neurološki ispadi: hipo- ili hiperrefleksija, + znak
Babinskog, rigidnost, hipotonija, asterixis, tremor, koma; EEG promene:
simetrični generalizovani delta/trifazični talasi.
376.Za koje encefalopatije je karakterističan Asterixis?
Hiperkapnijska, hepatična, uremična.
377.Diferencijalna dijagnoza uremične encefalopatije?
Dif.Dg se odnosi na razgraničenje prema moždanim komplikacijama primarne
bolesti: moždano krvavljenje, intoksikacija lekovima, hipertenzivna
encefalopatija.
378.Uzroci endokrine encefalopatije?
Cushingova bolest, kortikosteroidna terapija (visoke doze), Addison-ova bolest,
hipo- i hipertireoidizam i hipo- i hiperparatireoidizam.
379.Klinička slika apstinencijalnog alkoholnog sindroma?
Akutni vegetativni poremećaji: znojenje, tahikardija, muka, povraćanje, tremor,
slabost koncentracije, bihevioralni ispadi.
380.Lekovi koji najčešće prouzrokuju jatrogenu encefalopatiju?
Neuroleptici, antidepresivi, Aspirin, Baclofen, Levodopa, Kortikosteroidi.
381.Koje kosti zahvataju abnormalnosti kranio-cervikalnog prelaza?
Potiljačnu kost, foramen magnum i prva dva vratna pršljena.
382.Kliničke pojave kod abnormalnosti kranio-cervikalnog prelaza?
Ispoljavaju se znacima oštećenja malog mozga, donjih moždanih živaca i
kičmene moždine.
383.Šta je platybasia?
Platybasia podrazumeva povećanje ugla preko 145° između linije koja iz
prednje lobanjske jame prolazi kroz vrh dorsuma sellae i zadnje ivice clivusa.
384.Šta je bazilarna invaginacija?
Podrazumeva pomeranje odontoidnog nastavka II vratnog pršljena naviše zbod
razmekšanja kostiju baze lobanje (rheumatiod arthritis, hyperparathyroidism,
Pagets disease, osteogenesis imperfecta, Rickets, Hurlers Syndrome and Hadju-
Cheney Syndrome).
385.Šta je bazilarna impresija?
Označava pomeranje odontoidnog nastavka naviše kroz normalan foramen
magnum i uz normalne kosti baze lobanje.
386.Klinički značaj platibazije?
Nema klinički značaj (nije bolest).
387.Uzrok iznenadne smrti kod bazilarne invaginacije?
Mogućnost iznenadne smrti nastaje zbog statične i dinamične stenoze foramena
magnuma i pritiska na produženu moždinu (ovaj rizik postoji kod oko 10%
obolelih od reumatoidnog artritisa).
388.Kada se bazilarna invaginacija leči hirurški?
Ako postoje znaci pritiska na kičmenu moždinu.
389.Šta je Klippel-Feil-ova malformacija?
Predstavlja fuziju vratnih pršljenova u koštani blok zbog čega postoji
ograničenje pokretljivosti vrata.
390.Najznačajnija komplikacija kod Klippel-Feil-ove malformacije?
Tetraplegija.
391.Zašto presek jednog spinalnog korena ne daje anesteziju?
Zbog preklapanja perifernih zona dermatoma, presek jednog korena ne dovodi
do anestezije.
392.Gde se nalazi granica oštećenja senzibiliteta trupa?
Inervaciona područja nerava trupa prelaze srednju liniju zbog čega je granica
oštećenja senzibiliteta pomerena ka strani povrede.
393.Gde se nalazi refleksni centar mokraćne bešike?
S2-S4
394.Kada nastaje „refleksna mokraćna bešika“?
Spinalna lezija (iznad S1)- refleksna bešika- nastaje zbog očuvanosti refleksnog
centra, a pražnjenje je prerano i nepotpuno.
395.Kakvo je oštećenje kičmene moždine kod paraplegija u ekstenziji?
Oštećenje je delimično.
396.Kada se javlja ispad senzibiliteta u vidu sedla ili jahaćih čakšira?
Kod lezija conus medularis-a (donja 3 sakralna i kokcigealni segment). Dolazi
do oštećenja senzibiliteta u perianalnoj i perigenitalnoj zoni- jahaće čakšire ili
sedlo.
397.Kakvi su motorni ispadi kod lezije Conus Medullaris-a?
Nema motornih ispada.
398.Koja je prva klinička pojava kod siringomijelije?
Prva klinička pojava su opekotine i povrede nastale zbog oštećenja senzibiliteta,
često jednostrano i obično na unutrašnjoj ivici šake. Kasnije se ispadi šire.
399.Koja je najčešća lokalizacija siringomijelične šupljine?
Siringomijelična šupljina zahvata nekoliko segmenata, najčešće u donjem
vratnom i gornjem Th delu kičmene moždine. Zahvata dorzalni deo prednjih
rogova i dopire u zadnje rogove.
400.Kako se manifestuje okluzija zadnjih spinalnih arterija?
Ne prouzrokuje veće kliničke pojave zbog anastomoza.
401.Kako se manifestuje okluzija prednje spinalne arterije?
Prouzrokuje ishemiju centralne spinalne mase. Cervikalni nivo- bol u
distribuciji oštećenog segmenta, oduzetost (mlitavost u nivou lezije, spastičnost
ispod), poremećaj sfinktera, ispadi senzibiliteta. Torakalni nivo- spastična
paraplegija, ispadi senzibiliteta, poremećaj sfinktera. Lumbalni nivo- mlitava
paraplegija, oštećenja senzibiliteta, poremećaj sfinktera.
402.Kako se ispoljava spinalno subarahnoidno krvavljenje?
Bol u leđima i meningealni znaci.
403.Koji je vodeći simptom kod krvavljenja u kičmenoj moždini?
Bol u visini krvavljenja, oduzetosti su u početku mlitave, poremećaj sfinktera,
ispadi senzibiliteta (u zavisnosti od lokalizacije hematome).
404.Koji segmenti kičmenog stuba se najčešće povređuju?
Zbog pokretljivosti najčešće su povrede vratnog dela (C5 i C6), donjih
torakalnih i gornjih lumbalnih pršljenova.
405.Koji su najčešći tumori kičmenog stuba?
Neurinomi, meningiomi, vaskularni tumori, gliomi, ependimomi, astrocitomi,
oligodendrocitomi.
406.Koja je klinička razlika između ekstra- i intramedularne kompresije?
Ekstramedularna kompresija kičmene moždine počinje radikularnim bolovima,
a intramedularna počinje parestezijama, bolovi se javljaju u odmaklim
stadijumima.
407.Šta je Spina bifida occulata?
Nastaje zbog nepotpunog srašćenja pršljenskih lukova, najčešće u L-S nivou. U
projekciji anomalije nekada postoji dlakavost. Mogući simptomi- denvna
enureza, slabost i senzitivni ispadi; nastaju zbog bržeg rasta kičmene moždine.
408.Šta je Arnold-Chiari-eva malformacija?
Urođeni prolaps dela malog mozga i produžene moždine sa IV komorom u
cervikalni kičmeni kanal kroz okcipitalni otvor.
409.Koje je najčešće oštećenje kičmenih korenova?
Traumatska oštećenja korenova.
410.Koji je predilekcioni nivo lumbalne hernijacije?
L5-S1, ređe L4-L5, zatim L3-L4.
411.U kom nivou je hernija diskusa kod ugašenog Ahilovog refleksa?
U nivou L5-S1.
412.Na šta upućuje + Bickles-ov znak?
Upućuje na herniju cervikalnog diskusa.
413.Koje neurološko oštećenje izaziva Pancoast tumor?
414.Koji je glavni klinički test kod sindroma karpalnog tunela?
EMNG
415.Koje su prve tegobe kod dijabetične polineuropatije?
Parestezije i dizestezije (neprijatne parastezije) u vidu žarenje stopala.
416.Navesti prve kliničke pojave kod alkoholne polineuropatije?
Vegetativni simptomi (grčevi u listovima zbog oštećenja vazomotornih
vlakana), parestezije u nogama u vidu mravinjanja, bockanja, paljenja, drugi
poremećaji senzibiliteta, slabost distalnih mišića (viseće stopalo, petlov hod),
trofične promene kože, dlaka, noktiju; Pseudotabes alcocholica označava
pretežnu zahvaćenost dubokog senzibiliteta.
417.Koji je uzrok abdominalnih kolika kod porfirije?
Spazmi (brojanice) koji se otkrivaju Rtg pregledom.
418.Koji je uzrok polineuropatije kod Lupus erythematosus-a?
Mikroangiopatske promene u nervnim stablima.
419.Koji je prvi klinički znak kod Guillan-Barre-ovog sindroma?
Slabost distalnih mišića nogu je prvi znak (afebrilnost).
420.Koji je tipičan nalaz kod Guillan-Barre-ovod Sy?
U likvoru albumino-citološka disocijacija.
421.Kakva je razlika između pseudohipertrofije i prave hipertrofije?
Psedohipertrofija je karakteristična za mišićne distrofije, najčešće zahvata
deltiodni i mišiće listova, nastaje zbog zamene mišičnog masnim i/ili vezivnim
tkivom. Prava hipertrofija postoji kod Thomsen-ove miotonije i miopatije sa
kontinuiranom spontanom aktivnošću mišićnih vlakana.
422.Kod kojih miopatija postoji prava hipertrofija?
Prava hipertrofija postoji kod Thomsen-ove miotonije i miopatije sa
kontinuiranom spontanom aktivnošću mišićnih vlakana.
423.Zašto nalaz kreatin kinaze nije specifičan?
Jer povećanje CK postoji i kod bolesti motoneurona, alkoholičara, bolesti štitne
žlezde, kod zdravih sportista.
424.Navesti nalaz žena nosioca gena za mišićnu distrofiju?
Kod ženskih nosioca gena bez kliničkih manifestacija mogu da se otkriju blage
slabosti kritične muskulature, povišenje CK u serumu, EMG i histološke
abnormalnosti lakšeg stepena.
425.Koju važnost ima otkrivanje nosioca gena za mišićnu distrofiju?
Nosioci gena su žene, muškarci boluju.
426.U kom životnom dobu se obično manifestuju mišićne distrofije?
U mlađem životnom dobu, prve smetnje se uočavaju između 3-5 godine.
427.Koji je uzrok smrti kod Duchenne-ove distrofije?
Plućna infekcija i slabost srca.
428.Koja mišićna distrofija je najčešća kod odraslih?
Becker-ov tip distrofije.
429.Koji mišići su zahvaćeni kod Dystrophia myotonica?
Prvo se javlja na šakama i podlakticama ili licu (Faciesmyopathica),
sternocleidomastoidni mišići su atrofični, vrat tanak i savijen unazad (labudov
vrat), u manjoj meri su zahvaćeni mišići farinksa, jednjaka, larinksa i
dijafragme.
430.Koji su uzroci miotonija i periodičnih paraliza?
To su genetski uslovljene bolesti kod kojih postoji poremećaj kanala u
membrani mišićnih vlakana za jone hlorida, natrijuma ili kalcijuma.
431.Šta je miotonija?
Podrazumeva produženu relaksaciju posle voljne mišićne kontrakcije.
432.Šta je mehanička miotonička reakcija?
Mehanička miotonijska reakcija je Dg test. Javlj se udubljenje na mestu
perkusije mišića, sporo otvaranje očiju posle zatvaranja, sporo otvaranje pesnice
posle stiska.
433.Šta znači Warm-up fenomen kod miotonije?
Miotonije su izraženije na nižoj temperaturi i pokazuju tendenciju poboljšanja
pri ponavljanju mišićne kontrakcije (warm-up phenomenon).
434.Kakav je nivo kreatin kinaze kod rabdomiolize?
CK je povišen.
435.Zašto je potreban dijaliza kod rabdomiolize?
Da bi se sprečila bubrežna insuficijencija.
436.Koji je značaj mitohondrija u fiziologiji mišića?
U mitohondrijama se stvara ATP za celularni metabolizam i mišićnu
kontrakciju.
437.Koji je poremećaj u sinapsi kod myasthenie gravis?
Postsinaptička membrana je smanjena, broj Ach receptora na njoj je redukovan i
zato je smanjena sinaptička transmisija sa nerva na mišić i mišić je paretičan.
438.Kada se myasthenia gravis najčešće javlja kod muškaraca?
Najčešće u VI i VII deceniji.
439.Koliko je česta hiperplazija timusa kod myasthenie gravis?
Kod 10-15% bolesnika sa MG postoji tumor timusa, najčešće kod starijih
bolesnika.
440.Koji mišići su obično prvi zahvaćeni kod myasthenie gravis?
Mišići očiju.
441.Kako se izvodi Simpson-ov test kod myasthenie gravis?
Ptoza kod miastenije pogoršava vid ako pacijent u roku od jedne minute brzo
otvara i zatvara oči ili gleda na gore u malo dužem vremenskom periodu
(Simpsonov test).
442.Na čemu se bazira Tensilon-ski test?
I.V. se ubrizgava tensilon prvo 2 mg, a zatim posle 30 sekundi, ukoliko bolesnik
podnosi lek, još 8 mg. Efekat se javlja posle 30 sek- 1 min i traje 4-5 min.
Tensilon inhibiše enzim Ach-esterazu koja razara Ach u sinapsi. Nakupljeni Ach
može da dejstvuje ponovljeno na smanjeni broj Ach receptora i tako povećava
snagu miasteničnih mišića.
443.Koja antitela u krvi se ispituju kod myasthenie gravis?
Antitela protiv Ach receptora.
444.Kakvi su mišićni refleksi kod myasthenie gravis?
Mišićni refleksi su očuvani, a na početku mogu čak biti živahni.
445.Šta je i zašto nastaje neonatalna myasthenia?
Oko 15% majki sa MG rađaju decu sa neonatalnom miastenijom. Predpostavlja
se da je miastenija novorođenčadi uzrokovana pasivnim transferom antitela,
međutim ima dokaza da se antitela protiv Ach receptora proizvode u
novorođenčetu.
446.Šta znači i koliko je česta okularna myasthenia gravis?
Okularna MG je MG tip I, sa početkom pre 35 godine i čini 15-20% svih MG.
Predominiraju žene, tok obično nije progresivan i posle menopauze se
zaustavlja ali se 40% ipak generalizuje. Antitela su pozitiva u 50% slučajeva.
Postoji hiperplazija timusa.
447.Zašto se javlja holinergična kriza kod myasthenie gravis?
Nastaje kada broj nikotinskih Ach receptora padne ispod kritičnog nivoa, što
praktično odgovara denervaciji mišića. Najviše su zahvaćeni vitalni mišići-
disajni i bulbarni.
448.Koji je poremećaj u sinapsi kod Lambert-Eaton-ovog Sy?
Postoji defekt u oslobađanju Ach u nervnim završecima. Za razliku od MG gde
elektrodijagramom dobijamo dekrementni odgovor mišića, ovde imamo
inkrementni odgovor.
449.Kod koje bolesti se najčešće javlja Lambert-Eaton-ov Sy?
Kod karcinoma pluća, to je najčešće paraneoplastični miastenično-miopatski
sindrom.
450.Kakvi su mišićni refleksi kod Lambert-Eaton-ov Sy?
Mišićni refleksi su sniženi.
You might also like
- NEUROLGIJA DR Branislav JovicDocument39 pagesNEUROLGIJA DR Branislav JovicNeda Petrovic100% (1)
- Neurologija SkriptaDocument33 pagesNeurologija Skriptajovan1990No ratings yet
- NEUROLOGIJA Anamneza I PregledDocument10 pagesNEUROLOGIJA Anamneza I Pregledtajana91100% (1)
- FIZIKALNI PREGLED главе и врата2009gDocument36 pagesFIZIKALNI PREGLED главе и врата2009gJessica WheelerNo ratings yet
- Anamneza I Pregled NEURODocument8 pagesAnamneza I Pregled NEUROzlatokosaa50% (2)
- Neuroloski PregledDocument9 pagesNeuroloski PregledMilan JakovljevićNo ratings yet
- Tehnika Neuroloskog PregledaDocument11 pagesTehnika Neuroloskog PregledaStefan100% (5)
- NeurologijaDocument26 pagesNeurologijaMIlica100% (1)
- ANAMNEZADocument3 pagesANAMNEZAGoran SubotićNo ratings yet
- Alterni Sindromi NeurologijaDocument11 pagesAlterni Sindromi NeurologijaТамара Васић100% (2)
- NEUROLOGIJADocument8 pagesNEUROLOGIJANenad Stojiljković100% (1)
- Рефлекси (физиолошки и патолошки)Document1 pageРефлекси (физиолошки и патолошки)Milos VirijevicNo ratings yet
- Test Pitanja Fizikalna Medicina I RehabilitacijaDocument103 pagesTest Pitanja Fizikalna Medicina I RehabilitacijaKatarina VladusicNo ratings yet
- Anamneza I Status PraesensDocument3 pagesAnamneza I Status PraesensDirtyharry5053No ratings yet
- Zeljko AnamnezaDocument85 pagesZeljko AnamnezaTodorov.TodorNo ratings yet
- Em Dijagnostičko Terapijski Postupci U Radu Medicinske Sestre Na Odeljenju NeurologijeDocument22 pagesEm Dijagnostičko Terapijski Postupci U Radu Medicinske Sestre Na Odeljenju NeurologijemakiprcolakiNo ratings yet
- Interna MedicinaDocument38 pagesInterna MedicinaMarijanaMićićNo ratings yet
- Anamneza Interna MedicinaDocument2 pagesAnamneza Interna Medicinam5jankovic67% (3)
- Vodic Za Polaganje Ispita Iz ORLDocument24 pagesVodic Za Polaganje Ispita Iz ORLArnela UniqueNo ratings yet
- Neurologija SveDocument813 pagesNeurologija SveZeljko Radosavljevic100% (1)
- Spremanje Kolokvijuma Iz RadiologijeDocument32 pagesSpremanje Kolokvijuma Iz RadiologijeNikola RadosavljevićNo ratings yet
- Psihijatrija - AnamnezaDocument6 pagesPsihijatrija - AnamnezaBiljana MilenkovicNo ratings yet
- Patofiziologija Resiratornog SistemaDocument31 pagesPatofiziologija Resiratornog SistemamilivojbojanicNo ratings yet
- Bolesti - Kraniocerebralne PovredeDocument14 pagesBolesti - Kraniocerebralne PovredezixdiddyNo ratings yet
- Bolesti Nervnog Sistema NeurologijaDocument67 pagesBolesti Nervnog Sistema Neurologijamutombe50% (2)
- Radiologija SnimciDocument40 pagesRadiologija SnimciNikola Milenkovic83% (6)
- Неуропсихијатрија (Неурологија За III Разред 1-77)Document182 pagesНеуропсихијатрија (Неурологија За III Разред 1-77)Cokic96100% (1)
- Oftalmologija - SkriptaDocument45 pagesOftalmologija - Skriptamilichica1100% (1)
- HirurgijaDocument8 pagesHirurgijaAleksa KuzmanovicNo ratings yet
- Hirurgija - Nova SkriptaDocument185 pagesHirurgija - Nova Skriptadralescribd100% (6)
- OFTALMOLOGIJADocument80 pagesOFTALMOLOGIJATK100% (2)
- Kranijalni NerviDocument12 pagesKranijalni NerviStefanNo ratings yet
- REFLEKSIDocument25 pagesREFLEKSIMilica NikolicNo ratings yet
- Interna Medicina 2. Sa Negom Skraćeno 2019.Document22 pagesInterna Medicina 2. Sa Negom Skraćeno 2019.nagy zsolt100% (1)
- INTERNA MEDICINA ArnelaDocument115 pagesINTERNA MEDICINA ArnelaArnela Unique100% (1)
- Obrada RanaDocument7 pagesObrada RanaЂорђе75% (4)
- RadiologijaDocument174 pagesRadiologijaMarkoDinčić100% (1)
- Hirurgija Sa Negom IVDocument6 pagesHirurgija Sa Negom IVdaniela100% (2)
- Srcana InsuficijencijaDocument58 pagesSrcana InsuficijencijaBokolo KokoloNo ratings yet
- Vodic Za Dijagnostikovanje I Lecenje Arterijske HipertenzijeDocument46 pagesVodic Za Dijagnostikovanje I Lecenje Arterijske HipertenzijeSilvia KesegNo ratings yet
- Skripta Iz HirurgijeDocument265 pagesSkripta Iz Hirurgijerajkorale100% (2)
- Dijagnosticke Metode U NeurologijiDocument2 pagesDijagnosticke Metode U NeurologijiSimona IvkovicNo ratings yet
- Skripta NeurologijaDocument10 pagesSkripta Neurologijatijana stojkanovicNo ratings yet
- Dijagnosticke Metode U NeurologijiDocument13 pagesDijagnosticke Metode U NeurologijiJelenaRadojevicNo ratings yet
- Bolesti Centralnog Nervnog SistemaDocument23 pagesBolesti Centralnog Nervnog SistemaSeminarski Radovi SmartNo ratings yet
- Anatomija Seminarski Kičmena MoždinaDocument14 pagesAnatomija Seminarski Kičmena MoždinaMarko ĆertićNo ratings yet
- Neurologija Bolesti Malog MozgaDocument6 pagesNeurologija Bolesti Malog MozgaNana HavaliNo ratings yet
- Poremecaj SvestiDocument9 pagesPoremecaj SvestiGoran RadovanovicNo ratings yet
- Bolesti - DegenerativneDocument6 pagesBolesti - DegenerativnezixdiddyNo ratings yet
- Centralni Motorni NeuronDocument39 pagesCentralni Motorni NeuronМилан ЈовићNo ratings yet
- NEUROLOGIJA VZŠ Pitanja I OdgovoriDocument44 pagesNEUROLOGIJA VZŠ Pitanja I Odgovorisuad murselovic100% (1)
- Stojan Peric Doktorska DisertacijaDocument234 pagesStojan Peric Doktorska DisertacijaZoran Popa PopovicNo ratings yet
- Analiza Alteracije Zapremine Moždanih Struktura Kod Pacijenata Sa Alchajmerovom Bolešću Metodom Magnetno-Rezonantne VolumetrijeDocument24 pagesAnaliza Alteracije Zapremine Moždanih Struktura Kod Pacijenata Sa Alchajmerovom Bolešću Metodom Magnetno-Rezonantne VolumetrijeРастко КорњачаNo ratings yet
- CNSDocument60 pagesCNSVelimir BabicNo ratings yet
- Urodjene Anomalije Nervnog SistemaDocument3 pagesUrodjene Anomalije Nervnog SistemaAnel RedzepiNo ratings yet
- Malformacija CNS Grubi Poremecaji U Razvoju Mozdanih MehurovaDocument7 pagesMalformacija CNS Grubi Poremecaji U Razvoju Mozdanih MehurovaminaNo ratings yet
- Bolesti Malog MozgaDocument12 pagesBolesti Malog MozgaSuzana1990No ratings yet
- NeurologijaDocument817 pagesNeurologijaKenan SpahicNo ratings yet
- Autonomni Nervni Sistem FINALDocument10 pagesAutonomni Nervni Sistem FINALIgor MilankovicNo ratings yet
- NEUROLOGIJADocument17 pagesNEUROLOGIJAAnamaria MiselNo ratings yet